Vous Trouverez ici, votre espace patient, en cliquant sur les logos, de nos sociétés savantes:
LES PATHOLOGIES RACHIDIENNES DÉGÉNÉRATIVES
NÉVRALGIE CERVICO-BRACHIALE
MYÉLOPATHIE CERVICARTHROSIQUE


Les névralgies cervico-brachiales (NCB) sont des douleurs cervicales irradiant dans le bras.
Classiquement, la douleur cervicale apparaît la première, souvent de manière spontanée, sans traumatisme ou facteur déclenchant spécifique retrouvé. Rapidement la douleur irradie dans le bras sur un territoire radiculaire spécifique correspondant au niveau pathologique. La douleur cervicale évoque une contracture douloureuse, la douleur dans le bras évoque des brulures, fourmillements douloureux, ou des décharges électriques.
En l’absence de critères de gravité, le traitement médical comprenant les antalgiques adaptés à l’intensité douloureuse et la rééducation sont à proposer.
L’imagerie médicale associant la radiographie standard, l’IRM cervicale ou le scanner cervicale en cas de contre-indication permet de préciser la cause et d’éliminer les diagnostics différentiels. Fréquemment il s’agit d’une hernie discale cervicale responsable d’une contrainte sur la racine nerveuse, ou de l’arthrose évoluée responsable d’un rétrécissent du foramen intervertébrale.
En cas d’échec du traitement conservateur, la chirurgie vertébrale peut être proposée. Elle a pour but, de décomprimer la structure neurologique atteinte. Les chirurgies antérieures sont privilégiées, car elles sont moins douloureuses et permettent une réhabilitation rapide. Il faudra retirer le disque intervertébrale afin de décomprimer la structure neurologique. Au choix, le disque sera remplacé par une cale appelée cage cervicale remplie d’os ou de substitut pour obtenir une fusion intervertébrale définitive (arthrodèse cervicale). Dans d’autres cas, un implant mobile appelé prothèse totale de disque servira à remplacer le disque intervertébrale.
L’effet sur la douleur nerveuse est rapide et permets de diminuer la consommation médicamenteuse en post opératoire.
L’hospitalisation est de courte durée (1 à 2 jours) et le retour au domicile est la norme. La réhabilitation dure environ 6 semaines et le retour aux activités (physiques, loisirs, ou professionnelles) peut rapidement s’envisager.
La myélopathie est un terme générique désignant l’atteinte de la moelle épinière. Concernant l’étage cervical, on parlera de myélopathie cervicale.
La cause la plus fréquente est l’arthrose cervicale, par l’atteinte dégénérative des massifs articulaires postérieurs et le vieillissement discale. Le processus de vieillissement est à l’origine d’une déformation cervicale à l’origine d’une contrainte sur la moelle épinière. Le diamètre du canal cervical dans lequel circule la moelle épinière est réduit, on parle alors de canal cervical étroit. Lorsque cette contrainte est excessive ou trop prolongée, les symptômes apparaissent.
Il y a deux modes principaux de manifestation de la myélopathie cervicale : chronique et aigue.
L’apparition progressive des symptômes est la plus fréquente.
L’atteinte des membres supérieurs se manifeste par des difficultés croissantes à réaliser les gestes fins (boutonner/déboutonner, dégrafer le soutien-gorge, utiliser une fermeture éclaire ou un ceinturon, …), écrire, la préhension des objets fins. Avec le temps il peut s’associer une perte de force dans les bras et les mains.
L’atteinte des membres inférieurs se manifeste par une fatigabilité (dite claudication) à l’origine d’une diminution du périmètre de marche, une démarche chaloupante et spastique (robotique).
Il peut y avoir une atteinte sphinctérienne à type d’irritabilité vésicale (petites mictions fréquentes, impériosité, …) mais difficile à diagnostiquer car fréquemment retrouvée dans d’autres pathologies liées au vieillissement (hypertrophie de prostate, chute vésicale, …).
Les douleurs nerveuses sont fréquentes à type de brulures, fourmillements, décharges électriques ou crampes.
Le diagnostic évoqué par le cortège de symptômes sera confirmé par l’imagerie médicale associant radiographies standard, scanner du rachis cervical et IRM du rachis cervical. Il permettra d’en apprécier la gravité et d’éliminer d’autres atteintes de la moelle épinière.
En cas de formes frustres, l’exploration électro physiologique de la moelle épinière se fera par des potentiels évoqués moteurs et somesthésiques chez le neurologue spécialisé. Le but est de rechercher un trouble de la conduction électrique dans le système nerveux central.
Au terme de ce bilan, l’indication chirurgicale sera possible. En cas d’opération, l’objectif sera de décomprimer le cordon médullaire. La décompression pourra se faire par voie antérieure (par le cou) et/ou postérieure (la nuque), ou par voie combinée.
La durée d’hospitalisation dépendra de la stratégie chirurgicale choisie et de la gravité des symptômes initiaux.
La récupération neurologique est fréquente associée à une rééducation importante selon la gravité de l’atteinte.
L’atteinte aigue est plus rare, souvent favorisée par un traumatisme (chute, accident, …) sur un canal cervical étroit. La symptomatologie est bruyante à type de faiblesse motrice des membres supérieur (diplégie des membres supérieurs) associée à des atteintes vésico-sphinctérienne. La prise en charge est souvent chirurgicale selon les mêmes modalités.
HERNIE DISCALE THORACIQUE
Les vertèbres thoraciques sont séparées par des disques intervertébraux comme en cervicale ou en lombaire. La particularité vient des la moindre mobilité des vertèbres thoraciques entres elles du fait de la présence de la cage thoracique (côte, sternum). Cette mobilité, présente mais réduite, diminue les phénomènes dégénératifs dont la fréquence des hernies discales par rapport aux étages cervicaux et lombaires.
Les hernies discales thoraciques représentent 1% des hernies discales rachidiennes, et sont symptomatiques dans 0,5% des cas. Il s’agit donc d’une pathologie très rare.
Les diagnostics sont souvent fortuits lors d’examens réalisés pour d’autres raisons.
Lorsque les hernies discales thoraciques sont symptomatiques, on peut retrouver des douleurs rachidiennes thoraciques, plus ou moins associées à des troubles neurologiques (troubles sensitifs, perte de force dans une ou les deux jambes, troubles sphinctériens). Les troubles peuvent évoluer lentement et progressivement ou de manière aigue et bruyante.
En cas de diagnostic d’une hernie discale thoracique, le bilan devra comporter des clichés radiographiques full spine (EOS), une IRM du rachis thoracique et un scanner du rachis thoracique.
L’IRM informera sur la taille de la hernie, sa localisation, sa taille et son rapport avec la moelle épinière.
Le scanner informera sur son caractère calcifié ou microcristallin.
L’ensemble de ces éléments permettront d’adapter la prise en charge thérapeutique : surveillance radio-clinique, traitement médical, rééducation, intervention chirurgicale.
L’intervention chirurgicale reste le choix thérapeutique, en cas de forme très sévère. Les techniques varient selon le type et la présentation de la hernie. Elles peuvent se faire par voie latérale (intra thoracique ou thoracoscopique), plus ou moins associées à une voie postérieure.
Les suites dépendent de la gravité initiale mais demandent régulièrement une rééducation neurologique importante.
LOMBALGIE
RADICULALGIE: SCIATIQUE ET CRURALGIE
CANAL LOMBAIRE RÉTRÉCI OU ETROIT
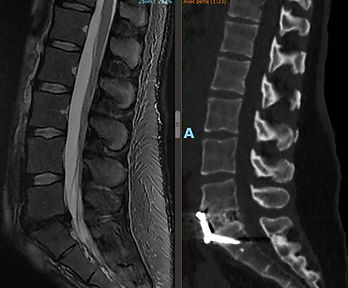
La lombalgie correspond à la douleur ressentie dans la région des lombaires.
Elle est la pathologie rachidienne la plus fréquente. Elle est souvent responsable d’un handicap social et professionnel, de conflits familiaux et interpersonnels. Elle est source de consultations médicales répétées.
Elle peut débuter de manière aigues suite à un traumatisme, un port de charge, une posture inadaptée. Elle se manifeste par une raideur importante du rachis, limitant fortement la fonction. Elle est empêchante, brutale et impose souvent le repos. La prise en charge doit être axée vers l’alternance des positions, des exercices d’étirements pour lutter contre la raideur, l’activité physique douce et progressive en respectant la douleur.
La rééducation doit être douce, mais elle a une place centrale.
La prise en charge médicamenteuse permet d’atténuer la douleur, en évitant les morphiniques.
Les examens radiographiques ou biologiques ne sont pas systématiques si le contexte est évident.
Après cet épisode, si la prise en charge initial ne suffit pas, les douleurs peuvent se chroniciser.
La lombalgie chronique est définie par une douleur lombaire évoluant depuis plus de 3 mois.
Elle entraine régulièrement une raideur lombaire source de douleurs. Les positions statiques telles que la posture érigées, la position assise ou l’alitement peuvent majorer les symptômes.
Un bilan complémentaire doit permettre de différencier les lombalgies symptomatiques des lombalgies communes. Il doit comprendre des radiographies full spine (EOS), des clichés radiographique dynamique si besoin, une IRM du rachis et éventuellement un scanner.
En cas de lombalgies symptomatiques c’est le traitement de la cause qui est essentiel.
En cas de lombalgies communes (les plus fréquentes), la prise en charge passera obligatoirement par une rééducation adaptée, et bien menée, idéalement dans un centre spécialisé. Dans certains cas on peut proposer un traitement opératoire en cas d’échec et de persistance dans le temps, avec un retentissement significatif sur la vie quotidienne. Cette prise en charge doit être discutée et proposée au cas par cas.
LDans notre centre, nous proposons en plus de l'arthrodèse lombaire par voie antérieure, la mise en place d'une prothèse discale lombaire ou remplacement discal par voie antérieure mini-invasive.

Les sciatiques et les cruralgies sont des pathologies rachidiennes fréquentes. Les douleurs sont en lien avec la compression des racines nerveuses correspondant au territoire crurale ou sciatique.
Classiquement, la douleur lombaire précède la douleur irradiant dans le membre inférieur. La douleur dans le membre inférieur évoque des brûlures, des fourmillements, des crampes ou des décharges électriques correspondantes au territoire de la racine lésée.
En l’absence de critère de gravité, la prise en charge thérapeutique est axée vers la prise en charge médicale. Elle associe antalgiques adaptés à l’intensité des douleurs, rééducation douce en phase aigues, activité physique douce, infiltration de produits cortisonés.
Le bilan d’imagerie doit comporter une IRM du rachis lombaire, qui permettra d’évaluer la cause de la compression nerveuse. Le plus fréquemment on retrouve les hernies discales, et la dégénérescence arthrosique.
En cas de douleur résistante au traitement médical (antalgique, infiltration, rééducation), la prise en charge chirurgical se discute.
Elle peut se faire de manière mini invasive pour décomprimer de manière localisée la racine nerveuse. La prise en charge peut se faire en ambulatoire, ou au cours d’une courte hospitalisation.
Les suites permettent une amélioration rapide de la douleur radiculaire. La rééducation post opératoire se fera selon le protocole établit de manière quotidienne. Le retour aux activités antérieures (physique, loisir, professionnelle, …) se fera de manière progressive en quelques semaines.

Le canal lombaire étroit est une pathologie dégénérative fréquente du rachis lombaire.
Les douleurs lombaires s’accompagnent de douleurs dans les membres inférieurs à type de lourdeur, de crampes ou de fatigabilité de manière bilatéral. Les symptômes sont fréquemment déclenchés par l’effort. On parle alors de claudication neurogène à l’effort.
Le bilan radiographique doit comporter une radiographie full spine (EOS), des clichés dynamiques du rachis lombaire à la recherche d’une instabilité, une IRM du rachis lombaire en l’absence de contre indication.
On retrouve fréquemment un épaississement des parties molles (capsules articulaires, ligaments jaunes), une déformation des articulations postérieures, associé à une atteinte dégénérative discale. Dans certains cas, on retrouve un glissement vertébral ou spondylolisthésis dégénératif.
La prise en charge thérapeutique initiale doit comporter un traitement médicamenteux adapté au niveau antalgique, un traitement rééducatif et/ou infiltratif.
En cas de persistance, des symptômes ou de récidive douloureuse, le traitement chirurgical se discute (recalibrage, recalibrage mini-invasif, laminectomie, …).
L’objectif est la libération neurologique. L’amélioration des douleurs neuropathiques est rapide.
L’hospitalisation est de courte durée (2 à 3 jours) et selon les cas peut s’envisager en chirurgie ambulatoire.
La rééducation devra être débutée dès la sortie selon le protocole, en favorisant la marche.
LES PATHOLOGIES RACHIDIENNES TRAUMATIQUES
RACHIS CERVICAL SUPERIEUR
RACHIS CERVICAL INFERIEUR
RACHIS THORACOLOMBAIRE


Le rachis cervical inférieur est composé de la 3ème vertèbre cervical à la 7ème vertèbre cervicale.
Il est très exposé à la pathologie traumatique (accident de sport, accident de loisir, accident de la voie publique, …). La gravité est variable de l’entorse cervicale bénigne, à la luxation cervicale responsable d’une atteinte neurologique sévère (tétraplégie).
En cas de douleurs cervicales dans les suites d’une accident, un bilan radiographique, scannographique, voire IRM peut se justifier.
Les entorses cervicales bénignes justifient d’une prise en charge médicale pure, associant rééducation, antalgiques, immobilisation dans un collier cervical souple pour une courte période.
Les entorses cervicales graves, justifient d’une prise en charge chirurgicale par stabilisation des vertèbres instables. La rééducation interviendra dans un second temps.
Les fractures et luxation cervicales justifient d’une prise en charge chirurgicale urgente pour stabilisation vertébrale plus ou moins décompression neurologique selon l’atteinte.
Les suites dépendent bien sur de la gravité initiale.

Les principales lésions traumatiques du rachis thoracique et lombaire sont les fractures et les hernies discales post-traumatiques.
Elles surviennent lors d’accidents domestiques, professionnels, sportifs ou de loisirs assez violents. Les symptômes sont bruyants, douleur thoracique ou lombaire importante empêchant fréquemment la poursuite des activités, et dans les cas les plus graves elle s’accompagne de douleurs neurologiques ou d’atteinte motrice.
Le diagnostic est posé par l’imagerie (Radiographies, Scanner et IRM en cas de lésions neurologiques) et permet d’apprécier la gravité et de proposer le traitement le plus adapté.
En cas de fracture sans atteinte neurologique, le traitement dépendra de la déformation de la vertèbre et du retentissement sur le reste de la colonne vertébrale.
Si le patient souffre de troubles neurologiques, la restauration de la forme de la vertèbre et la stabilisation vertébrale sera associée à une décompression des éléments neurologiques.
La durée d’hospitalisation varie avec la technique employée et la gravité initiale de un jour post opératoire à quelques jours.
La rééducation devra être réalisée dans les suites selon le protocole proposé.
Concernant les hernies discales, la prise en charge sera identique à celle proposée dans l’onglet sciatique et cruralgie.
Le rachis cervical supérieur est défini par la première et la deuxième vertèbre cervicale.
Les traumatismes responsables de l’atteinte traumatique du rachis cervical supérieur, sont variés. Ils peuvent être de faible cinétique (chute de sa hauteur), ou au décours d’un violent accident.
Le premier symptôme qui doit attirer l’attention, est la douleur située à la base du crâne.
Elle doit faire réaliser des clichés radiographiques standards et un scanner du rachis cervical en cas de doute.
Un avis spécialisé est alors requis.
En fonction du type de lésion, la prise en charge sera orthopédique par immobilisation dans une minerve plus ou moins rigide au corset.
Dans d’autres cas, il faudra envisager une chirurgie avec des techniques différentes selon l'atteinte anatomique.
LES PATHOLOGIES RACHIDIENNES TUMORALES
TUMEURS SECONDAIRES
TUMEURS PRIMITIVES

Le rachis est un siège privilégié d’atteinte tumorale secondaire. Les lésions tumorales secondaires, aussi appelées métastases osseuses, sont des développements tumoraux à distance de la tumeur principale.
Les métastases rachidiennes peuvent être diagnostiquées au cours du bilan ou du suivi d’un cancer déjà connu. Dans d’autres cas, la découverte d’une métastase rachidienne amène à la découverte d’un cancer.
Les symptômes fréquemment retrouvés sont des douleurs rachidiennes d’aggravation progressives, répondant mal au traitement médical, évoluant sur un rythme inflammatoire, associé à des signes d’altération général.
La douleur peut devenir plus aigue en cas de fracture vertébrale par fragilité osseuse induite par la tumeur.
En cas d’évolution, la lésion peut menacer les structures neurologiques, et entrainer une paralysie.
En l’absence d’urgence fonctionnelle, la décision de traitement se fait en Réunion de Concertation Pluridisciplinaire (RCP). La chirurgie interviendra en fonction de la gravité de l’atteinte. Les traitements adjuvants seront discutés.
En cas de péril neurologique, la décision chirurgicale peut être prise en amont, puis les traitements généraux administrés dans un second temps.
Le patient bénéficiera d’un accompagnement et d’un suivi oncologique adapté à sa pathologie.

Les pathologies tumorales primitives de la colonne vertébrales peuvent être malignes ou bénignes.
Les tumeurs bénignes ont un faible potentiel d’évolution locale et peuvent engendrer des conflits avec les éléments neurologique, ou une instabilité mécanique rarement. Le risque d’atteinte à distance est très faible. L’évolution est lente.
Les tumeurs malignes ont un potentiel d’évolution local fort et rapide responsable d’un risque neurologique ou fracturaire important. Leur potentiel de dissémination à distance est fort.
Le diagnostic repose sur la clinique (histoire de la découverte, les symptômes, antécédents personnels et familiaux, âge du patient), l’imagerie (radiographie, scanner, IRM), et dans certains cas sur l’analyse tissulaire (prélèvements per-cutané, biopsie) quand l’aspect à l’imagerie ne permet pas d’affirmer le diagnostic.
Les traitements sont variables selon les cas :
-
surveillance et prise en charge de la douleur dans le cadre de tumeurs bénignes non évolutives et sans critères péjoratifs
-
les traitements médicamenteux selon les cas
-
la prise en charge radio inteventionnelle selon le type de tumeur (cryothermie, radiofréquence, comblement, …)
-
la prise en charge chirurgicale (stabilisation, décompression) dans le cadre d’une lésion instable ou à risque neurologique
-
l’exérèse en bloc en cas de lésion tumorale primitive maligne
Les suites comprendront toujours une surveillance à long terme et un accompagnement oncologique en cas de tumeur maligne.
LES DEFORMATIONS RACHIDIENNES










